| Слайд №2 |
 |
Виды терминальных состояний
Предагональное состояние
Терминальная пауза (отмечается не всегда)
Агония
Клиническая смерть |
| Слайд №3 |
 |
Предагональное состояние
Сознание угнетено или отсутствует.
Кожные покровы бледные или цианотичные.
АД уменьшается до нуля.
Пульс сохранён на сонных и бедренных артериях.
Дыхание — брадиформа.
Тяжесть состояния объясняется нарастающим кислородным голоданием и тяжелыми метаболическими нарушениями. |
| Слайд №4 |
 |
Терминальная пауза
Терминальная пауза бывает не всегда. После ваготомии она отсутствует. Остановка дыхания, периоды асистолии 1-15 сек. |
| Слайд №5 |
 |
Агония
Предшественник смерти. Прекращается регуляторная функция высших отделов головного мозга. Управляют процессами жизнедеятельности бульбарные центры. |
| Слайд №6 |
 |
Клиническая смерть
Прекращается деятельность сердца и дыхания, но нет ещё необратимых изменений в органах и системах. В среднем продолжительность не более 5-6 мин., зависит от температуры окружающей среды, атм. давления и т.д. |
| Слайд №7 |
 |
3 вида остановки кровообращения
1. Асистолия- прекращение сокращений предсердий и желудочков(полная блокада, раздражение блуждающих нервов, истощение, эндокринные заболевания и т.д.).
2. Фибриляция желудочков — дискоординация в сокращении миокарда.
3. Атония миокарда — потеря мышечного тонуса (гипоксия, кровопотеря, шок). |
| Слайд №8 |
 |
3 вида прекращения дыхательной деятельности
Гипоксия.
Гиперкапния.
Гипокапния- дыхательный алкалоз. |
| Слайд №9 |
 |
Признаки клинической смерти
Кома — расширение зрачков и отсутствие реакции на свет.
Апноэ — отсутствие дыхательных движений.
Асистолия — отсутствие пульса на сонных артериях.
Огромную роль при этом состоянии играет факторы времени, поэтому необходимо стремиться выполнить ЭЭГ, ЭКГ, КЩС не нужно, а надо переходить к методам реанимации. |
| Слайд №10 |
 |
Методы оживления
Air way open — восстановить проходимость дыхательных путей.
Breathe por victim — начать ИВЛ.
Circulation his blood — приступить к массажу сердца. |
| Слайд №11 |
 |
Правила АВС
1. Разогнуть шейный отдел, вывести нижнюю челюсть (рис 23,24), освободить полость рта и глотки, воздуховод — ИВЛ( рис 25,26).
2. а) наружный (внешний) — сдавление грудной клетки.
б) вдувание воздуха в легкие. |
| Слайд №12 |
 |
Методы проведения ИВЛ
ИВЛ через S- образный воздуховод.
ИВЛ через марлевую повязку (1-2 слоя) или носовой платок.
ИВЛ «рот в рот» 10-12 в 1 мин (на счет 4-5).
ИВЛ «изо рта в нос». |
| Слайд №13 |
 |
Способы восстановления сердечной деятельности
1. Непрямой массаж сердца.
После 2-3 вдохов — удар кулаком в область сердца и затем массаж между грудиной и позвоночником 1:5 соотношений массажа к ИВЛ. |
| Слайд №14 |
 |
2. Медикаментозная стимуляция.
Повторяется через каждые 5 минут.
Адреномиметики — адреналин 1.0 0.1 % + 10.0 физ. раствора в/в, в/сердечно до получения клинического эффекта.
Антиаритмические препараты — лидокаин 80-120 мг.
Гидрокарбонат натрия 2 мл 1% на 1 кг.
Сульфат магния 1-2 г в 100 мл 5 % глюкозы.
Атропин 1.0 0.1% раствора.
Хлористый кальций 10% — 10.0 |
| Слайд №15 |
 |
3. Электроимпульсная терапия 200Дж, 200-300, 360, 2500 в, 3500в.
Реанимационное пособие не оказывается больным, имеющим травмы, не совместимые с жизнью, находящимся в терминальной стадии неизлечимых болезней, онкологическим больным с метастазами. |
| Слайд №16 |
 |
Виды шока
Гиповолемический (постгеморрагический, ожоговый — это разновидности) шок.
Кардиогенный шок.
Сосудистый шок (септический и анафилактический). |
| Слайд №17 |
 |
Клинические признаки шокового состояния
холодная, влажная, бледно- цианотичная или мраморная кожа;
резко замедленный кровоток ногтевого ложа;
затемненное сознание;
дипноэ;
оигурия;
тхикардия;
уменьшение артериального и пульсового давления. |
| Слайд №18 |
 |
Патогенетическая классификация, основные клинические симптомы и компенсаторные механизмы гиповолемического шока (по Г.А. Рябову, 1979г.) |
| Слайд №19 |
 |
Критерии контроля шока
Шоковый индекс — отношение ЧСС к величине систолического давления (П.Г.Брюсов, 1985г.).
Нормальная величина ШИ= 60/120=0,5
При шоке I ст. (кровопотеря 15-25% ОЦК) ШИ = 1(100/100)
При шоке II ст. (кровопотеря 25-45% ОЦК) ШИ = 1,5 (120/80)
При шоке III ст. (кровопотеря более 50% ОЦК) ШИ = ” (140/70) |
| Слайд №20 |
 |
Принципы лечения гиповолемического шока
Немедленная остановка кровотечения, адекватное обезболивание.
Катетеризация подключичной вены и адекватная инфузионная терапия.
Купирование признаков острой дыхательной недостаточности.
Постоянная подача кислорода во вдыхаемой смеси в количестве 35-45%.
Купирование признаков острой сердечной недостаточности.
Катетеризация мочевого пузыря |
| Слайд №21 |
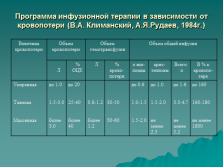 |
Программа инфузионной терапии в зависимости от кровопотери (В.А. Климанский, А.Я.Рудаев, 1984г.) |
| Слайд №22 |
 |
Принципы лечения септического шока
Устранения признаков ОДН и ОССН, перевод на ИВЛ по показаниям.
Нормализация показателей центральной гемодинамики путем использования в/в инфузий декстранов, кристаллоидов, глюкозы под контролем ЦВД и почасового диуреза.
Коррекция основных показателей КЩС и водно- электролитного баланса.
Превентивное лечение неизбежного для данной патологии дистресс-синдрома легких.
Антибактериальная терапия( лучше бактериостатические препа- раты).
Купирование ДВС – синдрома.
Лечение аллергического компонента заболевания путем назначения глюкокортикоидов.
Санация очага инфекции.
Симптоматическая терапия. |
| Слайд №23 |
 |
АНАФИЛАКТИЧЕСКИЙ ШОКПатогенез анафилактического шока
Относительная гиповолемия на фоне пареза системы микроциркуляции.
Ларинго- и бронхоспазм.
Повышение проницаемости клеточных мембран.
Нарушенная симпатоадреналовая реакция на эндогенные КА.
Спастическое сокращение гладких мышц органов брюшной полости. |
| Слайд №24 |
 |
Принципы лечения анафилактического шока
Реанимационные мероприятия при наличии показаний.
По возможности, устранение контакта с аллергеном, хотя это и не всегда можно сделать. Если это не возможно — жгут выше места введения аллергена или обколоть место введения разведенным раствором адреналина.
В/венная струйная инфузионная терапия под контролем ЦВД и почасового диуреза.
Медленно в/вено 1 мл 0.1 % р-ра адреналина + 20.0 физ. р-ра (можно под язык).
Купирование бронхоспазма, медленное в/венное введение 5-10 мл 2.4% раствора эуфиллина.
В качестве десенсибилизирующих препаратов и стабилизаторов клеточных мембран показано введение глюкокортикоидов. При использовании преднизолона доза должна быть 90-120 мг. Одновременно назначается гидрокортизон 125-250 мг, который обладает способностью задерживать натрий и воду в организме. |
| Слайд №25 |
 |
Критерии успешного лечения шока
Восстановление ОЦК и устранение гиповолемии.
Восстановление УОС, МОС.
Устранение расстройств микроциркуляции. |

